A veces, las ideas surgen en lugares inesperados. En este caso fue la cava de vinos de un hotel en Graz, Austria.
En la década de 1750, el joven Leopold Auenbrugger estaba acostumbrado a ver a su padre dándole golpecitos a los barriles de vino para saber cuán llenos estaban.
Una década después, cuando ya era un médico calificado y trabajaba como doctor en Viena, se le ocurrió que si hacía lo mismo poniendo sus manos en el pecho del paciente y dando suaves golpes con un dedo, podía sentir -o si ponía su oído también en el pecho, escuchar- las vibraciones.
Confirmó que así podía darse cuenta de si estaba saludablemente lleno de aire o peligrosamente repleto de líquido.
¿Cómo? Pues si resonaba mucho, eso significaba que la cavidad estaba vacía; de lo contrario, había algún problema, quizás el pulmón estaba lleno de pus o tal vez había un tumor.Saltar las recomendacionesQuizás también te interese¿Qué le pasa al cuerpo del bebé durante el parto?
El lugar al que miles de personas iban de vacaciones para enfermarse
5 mitos (y verdades) sobre la fiebre del heno o alergia al polen
¿Por qué los hombres son los primates con el pene más grande?
Fin de las recomendaciones.
Asqueroso e indecoroso
El descubrimiento era tremendamente alentador: abría las puertas a un mundo interior que siempre había estado presente y que potencialmente ayudaría a diagnosticar lo que no se veía, sin necesidad de cirugía…un enorme paso adelante.
La práctica de poner la oreja directamente sobre el tórax del paciente se llamó auscultación.
El problema era que no sólo el sonido del interior del cuerpo era muy débil, incluso si presionaba el oído firmemente contra el pecho del paciente, sino que hacer eso en esa época era indecoroso, aunque fueras un doctor muy respetable.
Y, encima, podía ser una experiencia desagradable para el médico mismo, como escribió el doctor francés René Laennec:
“La repugnancia que debe sentir todo el mundo al ponerle el oído a un paciente que está sucio o cuyo pecho está bañado en sudor, impide el uso habitual o frecuente de este método”.
E incluso si el paciente estaba limpio y fragante, había otro detalle que tener en cuenta: ¿qué pasaba si el paciente era mujer?
“En el caso de las mujeres, exclusivamente por razones de decoro, es impracticable sobre el espacio ocupado por las mamas“, señaló Laennec.
Manteniendo las distancias
Nuevamente, la inspiración brotó de una escena completamente desconectada del mundo médico.
Tras observar a unos colegiales jugando con unas varas huecas, a Laennec se le ocurrió una solución.
Mientras consultaba a una paciente, Laennec necesitaba escuchar el pecho de la mujer.
Como la paciente tenía algo de sobrepeso, Laennec pensó que era incorrecto e inadecuado colocar su cabeza en su pecho y escuchar directamente.
“Enrollé un cuadernillo de papel en forma de cilindro y puse un extremo en la región del corazón y el otro, en mi oído, y me sorprendió y agradó encontrar que podía percibir la acción del corazón de una manera mucho más clara y distintiva de lo que jamás he podido con sólo el oído”.
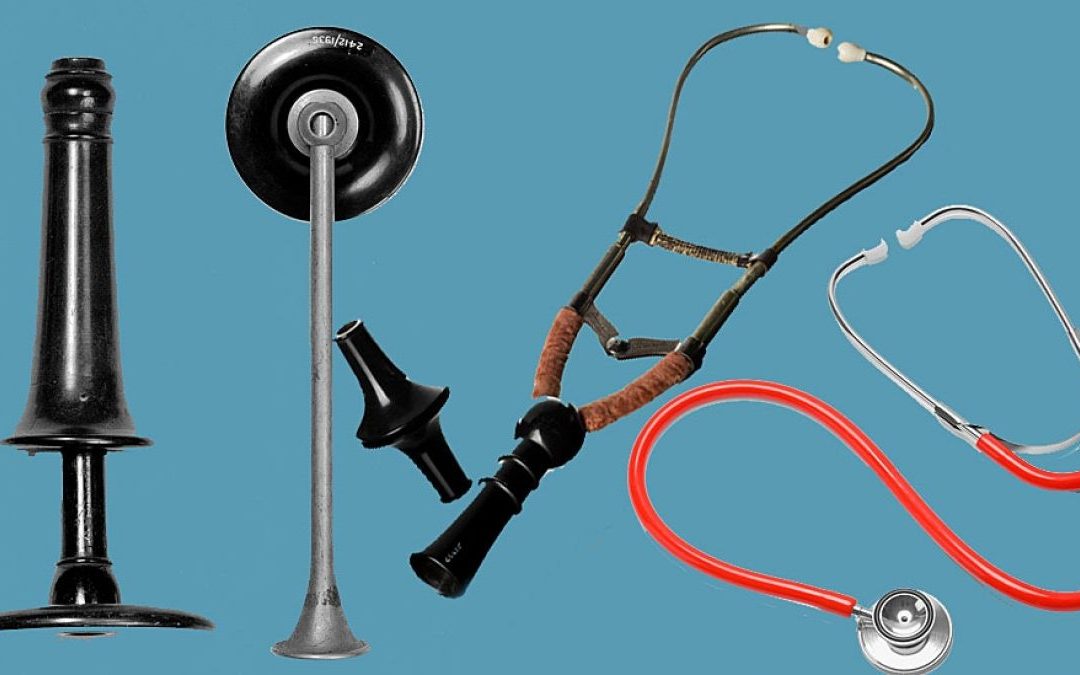
Tras comprobar que el sonido era magnificado por el tubo, el pedazo de papel enrollado pronto fue reemplazado por un tubo de madera hueco.
Laennec llamó a su invento el “estetoscopio”.
“Desde este momento, imaginé que la circunstancia podría proporcionar medios para determinar el carácter, no sólo de la acción del corazón sino también de todas las especies de sonido producidos por el movimiento de todas las vísceras torácicas”.
El sonido interno
Laennec había creado el estetoscopio -el primero en 1816- y, armado con ese instrumento, procedió a mapear minuciosamente el paisaje sonoro interno del cuerpo humano.
Podía escuchar los sonidos del pecho de sus pacientes y, tras su muerte, podía hacerles autopsias para ver en qué condición estaban sus pulmones y el corazón.
Así pudo vincular los sonidos que hacía el cuerpo con ciertos cambios fisiológicos.
Si cuando un paciente hablaba se escuchaba un gorgoteo y un sonido cavernoso seguido de un soplo, probablemente sufría de tuberculosis, por ejemplo.
En ese nuevo método de diagnosis sonora, la toz ya no era sólo una.
Sus características eran distintas y el doctor francés las describía con todos sus detalles, como: “traqueteo seco y crepitante con burbujas grandes o crepitantes, zumbido utricular, resonancia anfórica”.
El lenguaje del cuerpo
La idea de vincular cada dolencia a un sonido específico resultó ser demasiado optimista: el cuerpo humano es demasiado idiosincrático como para poder tratarlo de una manera tan sistemática.
Sin embargo, la idea de usar un estetoscopio para escuchar con detenimiento los sonidos internos definitivamente era un paso adelante: le permitía al cuerpo del paciente expresarse.
El sencillo aparato les abrió las puertas a los científicos a un nuevo mundo invisible de estructuras, espacios y movimientos carnales.
Tanto en la Francia de Laennec como en el extenso colegio médico de Edinburgo, Escocia, una nueva generación de investigadores aprovechó las oportunidades que ofrecía.
No obstante, usar ese cilindro en los consultorios médicos resultaba más difícil de lo que parecía.
Más flexibilidad
El problema estaba en su diseño.
Los primeros estetoscopios eran básicamente piezas rígidas de madera hueca.
Presionar un extremo con firmeza en el pecho del paciente y el otro en el oído del doctor involucraba toda clase de contorsiones y posturas incómodas para ambas partes.
Algunos estetoscopios tenían una bisagra en medio, lo que ayudaba en algo, pero no fue sino hasta el desarrollo de un tubo flexible en la Royal Infirmary de Edinburgo en 1828 que las cosas mejoraron.
Desde entonces, no sólo era posible examinar el cuerpo de un paciente con más libertad sino también con menos vergüenza.
“Como no requiere que la cabeza del médico esté sobre el pecho de la persona enferma… puede ser usado en los rangos más altos de la sociedad sin ofender la delicadeza fastidiosa“, escribió uno de los doctores que lo desarrolló.
Los doctores del hospital también declararon que con ese nuevo tubo flexible era menos abrumador examinar a la gente que estaba en el otro extremo de la escala social, así que para la década de 1830 parecía que no había ninguna razón social o técnica para que los doctores no escucharan atentamente al cuerpo de cualquier persona.
Poco a poco
A pesar de su obvia utilidad, los estetoscopios no empezaron a formar parte del día a día de la práctica clínica inmediatamente.
Edimburgo se había beneficiado de sus históricos lazos con Francia, y además estaba adelantada a su tiempo gracias a que en la universidad y el hospital contaba con un servicio médico bien financiado y centralmente organizado.
En contraste, en ese aspecto, Londres era irremediablemente descoordinadopues la práctica clínica estaba dominada por consultorios privados, las escuelas médicas competían entre ellas y los prejuicios contra los franceses no alentaban el intercambio de conocimientos.
Estados Unidos, por su lado, tenía dificultades para estar a la par de Europa Occidental en su habilidad de tratar a los pacientes comunes.
El estetoscopio fue introducido en el país por primera vez en 1846 pero muchos doctores no se enteraron, principalmente porque no tenían suficiente educación.
En la década de 1770, EE.UU. tenía unos 3.500 médicos pero sólo unos 400 de ellos contaban con diplomas médicos o algún tipo de entrenamiento formal.
La situación mejoró gradualmente, con más de ellos viajando a Edimburgo o París a entrenarse.
Después de 1870, los colegios de medicina de Harvard, Rochester, Johns Hopkins y Chicago finalmente empezaron a enseñar cómo se usaba el estetoscopio.
Right here is the perfect website for anybody who wishes to find out about this topic. You know a whole lot its almost hard to argue with you (not that I personally would want toÖHaHa). You certainly put a new spin on a subject that has been written about for decades. Excellent stuff, just excellent!